KI-basierte Patienteninteraktion
Vom Arzt-Avatar bis zum KI-Patienten Avatar: Technologien, Strategien und Praxiseinsatz in der Medizin und dem Gesundheitswesen

KI Patient? Arzt-Avatar? Der umfassende Leitfaden für Entscheider in Kliniken, Praxen und Gesundheitseinrichtungen: von der Symptom-Triage über KI-Avatare bis zur sprachgesteuerten Visitendokumentation.
Zusammenfassung für Entscheider
Deutschlands Gesundheitswesen verliert jedes Jahr Tausende Fachkräfte. Gleichzeitig steigen Dokumentationspflichten, Patientenerwartungen und regulatorische Anforderungen. KI-basierte Patienteninteraktion schließt diese Lücke – nicht als Ersatz für ärztliches Personal, sondern als Werkzeug, das Routineaufgaben übernimmt und Kapazitäten für die persönliche Betreuung freisetzt.
Dieser Leitfaden zeigt:
- Welche Technologien heute einsatzreif sind – vom Chatbot über den KI-Avatar bis zur sprachgesteuerten Visitendokumentation
- Wo der größte ROI entsteht – mit konkreten Einsatzszenarien entlang der gesamten Patient Journey
- Wie KI-Patient-Simulationen die ärztliche Ausbildung verändern und warum sie echte Simulationspatienten nicht vollständig ersetzen, aber massiv ergänzen
- Welche regulatorischen Rahmenbedingungen gelten – DSGVO, AI Act, MDR und DiGA im Überblick
- Wie eine realistische Implementierung in vier Phasen aussieht
Warum KI-basierte Patienteninteraktion jetzt entscheidend wird
11.000 Hausärzte werden laut Kassenärztlicher Bundesvereinigung bis 2035 fehlen. In Kliniken sind Pflegestellen zu über 20 Prozent unbesetzt. Die verbliebenen Fachkräfte verbringen einen erheblichen Teil ihrer Arbeitszeit mit Aufgaben, die wenig mit der eigentlichen Patientenversorgung zu tun haben: Dokumentation, standardisierte Aufklärungsgespräche, telefonische Erreichbarkeit, Nachsorge-Koordination.
Gleichzeitig wachsen die Erwartungen auf Patientenseite. Menschen informieren sich vor dem Arztbesuch online, erwarten digitale Terminbuchung und wollen medizinische Informationen in ihrer Sprache, zu ihrer Zeit und in verständlicher Form. Die Diskrepanz zwischen dem, was Patienten erwarten, und dem, was das überlastete System leisten kann, wird jedes Jahr größer.
KI-basierte Patienteninteraktion setzt genau hier an. Der Begriff beschreibt den gezielten Einsatz künstlicher Intelligenz an den Kontaktpunkten zwischen Gesundheitseinrichtung und Patient. Das beginnt bei der ersten Terminanfrage und reicht bis zur langfristigen Betreuung chronisch Kranker. Es geht nicht um ein einzelnes Tool, sondern um ein Zusammenspiel verschiedener Technologien, die jeweils dort eingesetzt werden, wo sie den größten Nutzen bringen.
Drei Entwicklungen machen den Einsatz gerade jetzt sinnvoll:
- Technologische Reife: Sprachmodelle, Avatar-Technologie und Spracherkennung haben ein Qualitätsniveau erreicht, das den klinischen Einsatz ermöglicht.
- Regulatorische Klarheit: Der EU AI Act, die DSGVO und die DiGA-Verordnung schaffen zunehmend verlässliche Rahmenbedingungen.
- Wirtschaftlicher Druck: Steigende Personalkosten bei sinkenden Erstattungen zwingen Einrichtungen zur Effizienzsteigerung.
Dieser Leitfaden richtet sich an medizinische Leiter, IT-Verantwortliche und Geschäftsführer, die eine fundierte Entscheidungsgrundlage brauchen.
Technologie-Landschaft: Vom Chatbot zum digitalen Arzt-Avatar
KI-basierte Patienteninteraktion umfasst ein breites Spektrum an Technologien. Jede hat ihre Stärken, ihre Grenzen und ihren optimalen Einsatzbereich.
Textbasierte KI-Systeme: Chatbots und virtuelle Assistenten
Textbasierte Systeme sind der schnellste Einstieg in die digitale Patientenkommunikation. Regelbasierte Chatbots beantworten Standardfragen zu Sprechzeiten, Anfahrt oder Vorbereitung auf Untersuchungen. KI-gestützte Chatbots mit Natural Language Processing gehen weiter: Sie verstehen Freitext, ordnen Symptome ein und leiten Patienten an die passende Anlaufstelle.
Geeignet für: FAQ-Automatisierung, Terminbuchung, erste Symptom-Triage, Rezeptanfragen.
Grenzen: Komplexe medizinische Sachverhalte lassen sich per Text schwer vermitteln. Emotionale Ansprache und visuelle Erklärungen fehlen. Ältere Patienten bevorzugen oft andere Kommunikationswege.
Sprachbasierte KI: Telefonassistenten und Voicebots
Sprachbasierte KI übernimmt die telefonische Patienteninteraktion. Sie nimmt Anrufe entgegen, vereinbart Termine, beantwortet Standardfragen und eskaliert bei Bedarf an menschliches Personal. Für Arztpraxen mit hohem Anrufaufkommen sinken die Wartezeiten spürbar.
Moderne Voicebots erkennen Dialekte, verstehen medizinische Fachbegriffe und führen natürliche Gespräche. Die Integration in Praxisverwaltungssysteme (PVS) ermöglicht automatisierte Terminbuchung und Rezeptbestellung direkt aus dem Telefonat heraus.
Geeignet für: Praxen mit hohem Anrufvolumen, Klinik-Hotlines, Terminmanagement, Rezeptanfragen.
Grenzen: Keine visuelle Komponente. Komplexe medizinische Aufklärung ist rein sprachlich nur eingeschränkt möglich.
Sprachgesteuerte Pflege- und Visitendokumentation
Ein Anwendungsfeld, das in der Diskussion um KI-Patienteninteraktion oft unterschätzt wird: die sprachgesteuerte Dokumentation am Patientenbett. Ärzte und Pflegekräfte diktieren Befunde, Vitalwerte und Pflegemaßnahmen direkt während der Visite. Die KI transkribiert, strukturiert und ordnet die Informationen automatisch dem richtigen Patienten und der richtigen Kategorie im KIS zu.
Der Effekt ist erheblich. Pflegekräfte verbringen heute bis zu 40 Prozent ihrer Arbeitszeit mit Dokumentation. Sprachgesteuerte Systeme reduzieren diesen Aufwand um die Hälfte oder mehr. Die gewonnene Zeit fließt direkt in die Patientenversorgung.
Konkret sieht das so aus:
- Am Patientenbett: Die Pflegekraft spricht Vitalwerte, Wundzustand und durchgeführte Maßnahmen in ein Mikrofon oder Smartphone. Die KI erkennt medizinische Fachbegriffe, strukturiert die Eingabe und überträgt sie ins elektronische Patientenakte-System.
- Bei der Visite: Der Arzt diktiert Befunde, Therapieanpassungen und Anordnungen. Das System erstellt automatisch strukturierte Visitenberichte und aktualisiert den Medikationsplan.
- In der Übergabe: Schichtübergaben werden per Spracheingabe dokumentiert und als strukturierte Zusammenfassung für das nachfolgende Team aufbereitet.
Geeignet für: Stationen mit hohem Dokumentationsaufwand, Intensivmedizin, Langzeitpflege, Rehabilitationseinrichtungen.
Grenzen: Erfordert Integration in bestehende KIS/EPA-Systeme. Akzeptanz beim Personal hängt von der Erkennungsqualität ab – fehlerhafte Transkription schafft Mehrarbeit statt Entlastung.
KI-Avatare: Fotorealistische digitale Zwillinge für die Patientenkommunikation
KI-Avatare sind die fortgeschrittenste Stufe der digitalen Patienteninteraktion. Fotorealistische digitale Zwillinge von Ärzten und Fachpersonal verbinden visuelles Erscheinungsbild, Stimme und medizinisches Fachwissen. Sie erklären Diagnosen, führen durch Aufklärungsgespräche und begleiten die Nachsorge.
Der Unterschied zu Chatbots und Voicebots: KI-Avatare schaffen eine persönliche Bindung. Patienten reagieren auf ein vertrautes Gesicht und eine bekannte Stimme anders als auf Text oder eine synthetische Stimme. Die Informationsaufnahme steigt messbar, die Therapietreue verbessert sich.
Geeignet für: Patientenaufklärung vor Eingriffen, postoperative Nachsorge, chronisches Krankheitsmanagement, mehrsprachige Kommunikation, Schulungen und E-Learning.
Grenzen: Höherer initialer Aufwand für Content-Erstellung und Avatar-Training. Erfordert fachliche Validierung aller Inhalte.
→ Wie KI-Avatare konkret in Kliniken eingesetzt werden, zeigt unser Praxisleitfaden: KI-Avatare in der Medizin.
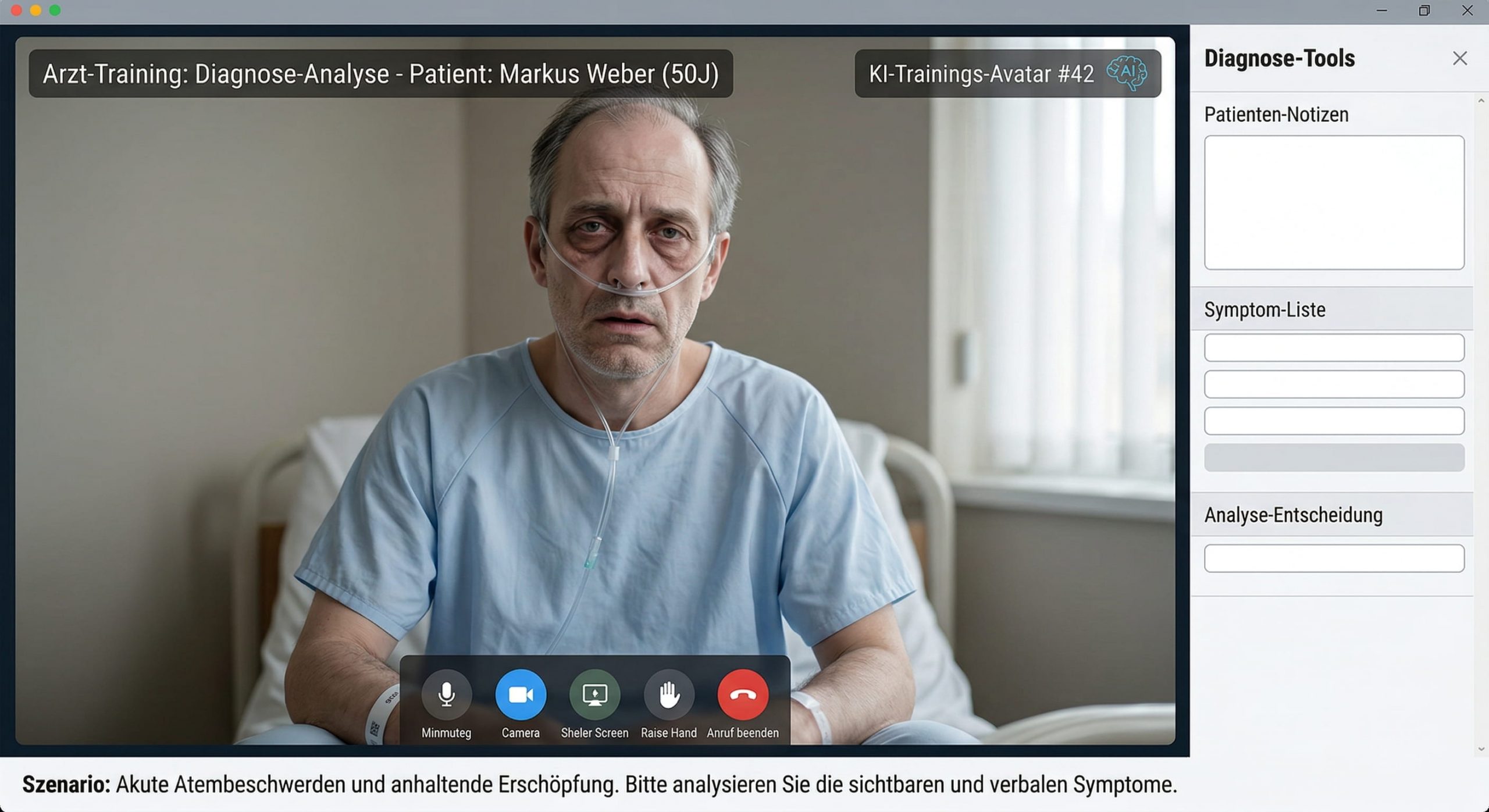
KI-Patient-Simulation: Wenn der Avatar zum Patienten wird
Ein eigenständiges Einsatzfeld mit enormem Potenzial: KI-gesteuerte Simulationspatienten in der medizinischen Ausbildung. Statt teurer und schwer skalierbarer Schauspielpatienten trainieren Medizinstudierende und Pflegekräfte an virtuellen Patienten, die realistisch auf Fragen reagieren, Symptome schildern und emotionale Reaktionen zeigen.
Warum das relevant ist: Ein einzelner Simulationspatient (Schauspieler) kostet zwischen 80 und 150 Euro pro Einsatzstunde. Für eine OSCE-Prüfung mit zehn Stationen und 120 Prüflingen braucht eine Universität Dutzende Schauspieler über mehrere Tage. KI-Simulationspatienten sind einmal erstellt unbegrenzt verfügbar, rund um die Uhr einsetzbar und in beliebig vielen Szenarien konfigurierbar.
Was KI-Patient-Simulationen heute können:
- Anamnesetraining: Der virtuelle Patient schildert Symptome, beantwortet Fragen und reagiert auf Nachfragen – mit konsistentem Krankheitsbild und nachvollziehbarer Krankengeschichte.
- Schwierige Gesprächssituationen: Aufklärung über Krebsdiagnosen, Gespräche mit Angehörigen, Umgang mit ängstlichen oder aggressiven Patienten – Szenarien, die im klinischen Alltag selten geübt werden können.
- OSCE-Vorbereitung: Standardisierte Prüfungsszenarien mit reproduzierbaren Bewertungskriterien. Jeder Prüfling trifft auf exakt denselben virtuellen Patienten.
- Seltene Krankheitsbilder: Tropenkrankheiten, seltene genetische Störungen, ungewöhnliche Symptomkonstellationen – Fälle, die im klinischen Alltag kaum vorkommen, aber prüfungsrelevant sind.
- Pflegeausbildung: Übungen zur Kommunikation mit dementen Patienten, zur Sturzprävention oder zur palliativen Begleitung.
Was echte Simulationspatienten besser können: Körperliche Untersuchung. Physische Interaktion. Unvorhersehbare menschliche Reaktionen. KI-Simulationen ersetzen Schauspielpatienten nicht vollständig – sie ergänzen sie dort, wo Skalierung, Wiederholbarkeit und Kosteneffizienz gefragt sind.
| Kriterium | Echte Simulationspatienten | KI-Simulationspatienten |
|---|---|---|
| Verfügbarkeit | Termingebunden, begrenzte Kapazität | 24/7, unbegrenzt skalierbar |
| Kosten pro Einsatz | 80–150 € pro Stunde | Fixkosten, marginale Grenzkosten |
| Reproduzierbarkeit | Variabel, abhängig vom Schauspieler | Exakt reproduzierbar |
| Physische Untersuchung | Möglich | Nicht möglich |
| Seltene Krankheitsbilder | Schwer darstellbar | Beliebig konfigurierbar |
| Feedback | Subjektiv, verzögert | Sofort, standardisiert, datenbasiert |
Die Kombination aus beidem liefert die beste Ausbildungsqualität: KI für das tägliche Training, echte Simulationspatienten für die Prüfungssituation und die körperliche Untersuchung.
Technologievergleich im Überblick
| Technologie | Primärer Einsatzbereich | Stärken | Grenzen | Invest |
|---|---|---|---|---|
| Textbasierter Chatbot | FAQ, Terminbuchung, Symptom-Triage | Schnelle Einführung, niedrige Kosten, 24/7 verfügbar | Keine visuelle Erklärung, begrenzte Empathie | € |
| Voicebot / Telefonassistent | Telefonische Interaktion, Terminmanagement | Natürliche Gesprächsführung, PVS-Integration | Keine visuelle Komponente | €€ |
| Voice-Dokumentation | Pflege- und Visitendokumentation | Massive Zeitersparnis, direkte KIS-Integration | Abhängig von Erkennungsqualität | €€ |
| KI-Avatar | Aufklärung, Nachsorge, Schulung, Mehrsprachigkeit | Persönliche Bindung, höchste Informationsaufnahme | Initialer Content-Aufbau | €€€ |
| KI-Patient-Simulation | Medizinische Ausbildung, OSCE, Gesprächstraining | Unbegrenzt wiederholbar, standardisiert | Kein physischer Patientenkontakt | €€ |
Einsatzszenarien entlang der Patient Journey
KI-basierte Patienteninteraktion bringt den größten Nutzen, wenn sie nicht punktuell, sondern durchgängig eingesetzt wird. Hier die wichtigsten Szenarien.
Vor dem Arztbesuch: Digitale Patientenberatung und Triage
Die Interaktion beginnt, bevor der Patient die Praxis betritt. KI-gestützte Systeme erfassen Symptome, bewerten die Dringlichkeit und leiten an die richtige Versorgungsstufe weiter. Eine virtuelle Patientenberatung per Chatbot oder Avatar beantwortet erste Fragen, erklärt Untersuchungsabläufe und gibt Hinweise zur Vorbereitung.
Für Arztpraxen mit begrenzter Kapazität ist die automatisierte Triage besonders wertvoll: Akute Fälle werden priorisiert, Routineanfragen effizient bearbeitet. Die telefonische Erreichbarkeit steigt, ohne dass zusätzliches Personal nötig ist.
Typischer Workflow einer KI-gestützten Vorbereitung:
- Patient bucht Termin über Website, App oder Telefonbot
- KI-System erfasst Symptome per strukturiertem Fragebogen
- Automatische Priorisierung: Akutfall, dringend oder regulär
- Patient erhält vorbereitende Informationen (Nüchternheitsgebot, mitzubringende Unterlagen, Anfahrt)
- Arzt sieht beim Patientenkontakt bereits die strukturierte Voranamnese
Das Ergebnis: Kürzere Wartezeiten, besser vorbereitete Patienten und eine Erstanamnese, die nicht bei null anfangen muss.
Während der Behandlung: Aufklärung, Einwilligung und Dokumentation
KI-basierte Patientenaufklärung standardisiert den Informationsprozess und personalisiert ihn gleichzeitig. Ein KI-Avatar erklärt operative Eingriffe, Therapieoptionen und Risiken in der Muttersprache des Patienten. Die Aufklärung wird dokumentiert und ist rechtlich verwertbar. Patienten sehen die Erklärung so oft, wie sie möchten.
Parallel dazu dokumentiert die sprachgesteuerte KI die ärztliche Visite. Der Arzt spricht seine Befunde und Anordnungen, das System strukturiert die Informationen und überträgt sie direkt ins KIS. Zwei Fliegen mit einer Klappe: bessere Patienteninformation und weniger Dokumentationsaufwand.
Die mehrsprachige Gesundheitskommunikation durch KI löst dabei eines der drängendsten Probleme in Ballungsräumen. Statt auf Dolmetscher zu warten oder sich auf bruchstückhafte Verständigung zu verlassen, erhalten Patienten Aufklärung in konsistenter Qualität. Über 100 Sprachen sind mit aktueller Technologie abdeckbar.
Nach der Behandlung: Digitale Nachsorge und Therapietreue
Die Zeit nach der Entlassung entscheidet über den Behandlungserfolg. Hier fallen Patienten oft in ein Informationsloch: Fragen tauchen auf, Verhaltensregeln werden vergessen, Warnsignale übersehen.
KI-gestützte Nachsorge schließt diese Lücke:
- KI-Avatare zeigen die richtigen Übungen für die Rehabilitation und demonstrieren die korrekte Wundversorgung
- Automatisierte Erinnerungen an Medikamenteneinnahme und Kontrolltermine steigern die Therapietreue
- Symptom-Checker erkennen Warnsignale für Komplikationen und eskalieren rechtzeitig an den behandelnden Arzt
Die Wiederaufnahmerate sinkt, die Genesungszeit verkürzt sich, und Patienten fühlen sich auch nach der Entlassung gut betreut.
Chronisches Krankheitsmanagement
Patienten mit Diabetes, Herzinsuffizienz, COPD oder anderen chronischen Erkrankungen brauchen dauerhafte Begleitung. Virtuelle Patientenbetreuung durch KI bietet strukturierte Schulungsprogramme, individuelle Empfehlungen für Ernährung und Bewegung und die Überwachung von Gesundheitsparametern.
Die Kombination aus KI-Avatar und Sensorik – Blutzuckermessgeräte, Blutdruckmanschetten, Wearables – macht kontinuierliches Monitoring möglich. Bei Abweichungen von Zielwerten informiert das System Patient und Behandler gleichzeitig.
Was das im Praxisalltag bedeutet:
- Diabetes-Management: Der KI-Avatar des Diabetologen erklärt Insulinanpassungen, zeigt die korrekte Injektionstechnik und begleitet Ernährungsumstellungen. Die Blutzuckerwerte fließen automatisch in die Auswertung ein.
- Herzinsuffizienz: Tägliche Gewichtskontrolle und Blutdruckmessung werden per Wearable erfasst. Bei kritischen Veränderungen eskaliert das System an die kardiologische Praxis, bevor eine Dekompensation eintritt.
- COPD und Asthma: Der Avatar demonstriert die korrekte Inhalationstechnik per Video. Peak-Flow-Werte werden überwacht, Warnsignale für Exazerbationen frühzeitig erkannt.
- Psychische Erkrankungen: Strukturierte Tagesprotokollierung, Stimmungsmonitoring und Erinnerungen an Medikation und Therapietermine – niedrigschwellig und ohne Wartezeit.
Die Therapietreue steigt spürbar, wenn die Interaktion persönlich und verständlich stattfindet. Ein vertrautes Gesicht auf dem Smartphone motiviert anders als ein unpersönliches Merkblatt. Für die Praxis oder Klinik liefern die gesammelten Daten zudem eine deutlich bessere Entscheidungsgrundlage als das vierteljährliche Kontrollgespräch allein.
Regulatorische Rahmenbedingungen und Datenschutz
Wer KI in der Patienteninteraktion einsetzt, bewegt sich in einem regulatorisch anspruchsvollen Umfeld. Vier Regelwerke sind entscheidend.
DSGVO und Gesundheitsdatenschutz
Patientendaten gehören zu den besonders schützenswerten Kategorien nach Art. 9 DSGVO. Jede KI-basierte Patienteninteraktion, die personenbezogene Gesundheitsdaten verarbeitet, braucht:
- Eine Rechtsgrundlage (Einwilligung oder Behandlungsvertrag)
- Eine Datenschutz-Folgenabschätzung (DSFA)
- Technisch-organisatorische Maßnahmen (TOMs) nach aktuellem Stand der Technik
- Einen Auftragsverarbeitungsvertrag (AVV) mit dem Technologieanbieter
Für die Praxis heißt das: Die Verarbeitung muss auf Servern in Deutschland oder der EU stattfinden. US-Cloud-Dienste ohne ausreichende Schutzmaßnahmen scheiden aus. Anbieter mit eigener Infrastruktur auf deutschen Servern bieten hier einen klaren Vorteil.
EU AI Act
Der EU AI Act stuft KI-Systeme im Gesundheitswesen als Hochrisiko-Anwendungen ein, sofern sie diagnostische oder therapeutische Entscheidungen beeinflussen. Das bedeutet: Transparenzpflichten (der Patient muss wissen, dass er mit KI interagiert), Dokumentationspflichten und die Pflicht zur menschlichen Aufsicht.
KI-Avatare, die ausschließlich informieren und aufklären, fallen in eine niedrigere Risikokategorie als Systeme, die Behandlungsempfehlungen aussprechen. Die genaue Einstufung ist für jedes Einsatzszenario individuell zu prüfen.
Medizinprodukteverordnung (MDR)
Ob ein KI-System als Medizinprodukt gilt, hängt von seiner Zweckbestimmung ab. Ein KI-Avatar, der allgemeine Gesundheitsinformationen vermittelt, fällt nicht unter die MDR. Ein System, das individuelle Therapieempfehlungen auf Basis von Patientendaten ausspricht, kann als Medizinprodukt gelten und muss den Konformitätsbewertungsprozess durchlaufen.
Diese Unterscheidung ist strategisch wichtig: Systeme, die informieren und aufklären, lassen sich deutlich schneller einführen. Systeme mit diagnostischer oder therapeutischer Funktion erfordern CE-Kennzeichnung und entsprechende Zertifizierung.
DiGA – Digitale Gesundheitsanwendungen
Digitale Gesundheitsanwendungen können auf Rezept verordnet werden, wenn sie im DiGA-Verzeichnis des BfArM gelistet sind. Für KI-basierte Patienteninteraktionssysteme eröffnet die DiGA-Zulassung einen direkten Erstattungsweg durch die gesetzlichen Krankenkassen. Der Zulassungsprozess erfordert allerdings den Nachweis positiver Versorgungseffekte und ist zeitaufwändig.
Implementierung: Von der Evaluation zum Rollout in vier Phasen
Gescheiterte KI-Projekte im Gesundheitswesen scheitern fast nie an der Technologie. Sie scheitern an mangelnder Vorbereitung, fehlendem Change Management und unrealistischen Erwartungen.
Phase 1: Bedarfsanalyse
Ehrliche Bestandsaufnahme der eigenen Engpässe. Fünf Fragen, die jede Einrichtung beantworten sollte:
- Wie viel Arztzeit fließt täglich in standardisierte Aufklärungsgespräche?
- Wie hoch ist der Anteil fremdsprachiger Patienten? Wie wird aktuell übersetzt?
- Wie viele Anrufe bleiben unbeantwortet? Wie lang sind die Wartezeiten?
- Wie viel Prozent der Pflegearbeitszeit entfällt auf Dokumentation?
- Wie hoch ist die Wiederaufnahmerate wegen vermeidbarer Komplikationen?
Phase 2: Technologieauswahl und Anbieterbewertung
Die Wahl der richtigen Technologie und des passenden Anbieters entscheidet über Erfolg oder Scheitern.
| Kriterium | Warum relevant | Prüffrage |
|---|---|---|
| DSGVO-Konformität | Gesundheitsdaten erfordern höchsten Schutz | Wo stehen die Server? Wer verarbeitet die Daten? |
| Mehrsprachigkeit | Patientenstruktur in Ballungsräumen ist multilingual | Wie viele Sprachen? Qualität der Übersetzung? |
| Systemintegration | Insellösungen scheitern an der Akzeptanz | Gibt es Schnittstellen zu KIS, PVS, Patientenportal? |
| Skalierbarkeit | Pilotprojekte müssen ausbaufähig sein | Kann die Lösung auf weitere Abteilungen wachsen? |
| Content-Erstellung | Medizinische Inhalte müssen fachlich korrekt sein | Wer erstellt die Inhalte? Wie läuft die Validierung? |
| Voice-Fähigkeit | Dokumentation per Sprache spart massiv Zeit | Erkennt das System medizinische Fachsprache zuverlässig? |
Phase 3: Pilotierung
Ein Pilotprojekt in einer klar abgegrenzten Abteilung liefert belastbare Daten. Empfohlene Dauer: drei bis sechs Monate.
Messgrößen für den Pilot:
- Patientenzufriedenheit (vorher/nachher-Vergleich per Fragebogen)
- Zeitersparnis beim ärztlichen und pflegerischen Personal (in Stunden pro Woche)
- Fehlerquote in der Aufklärungsdokumentation
- Compliance-Rate bei Nachsorge-Empfehlungen
- Dokumentationszeit pro Patient (bei Voice-Systemen)
Orthopädie und Chirurgie eignen sich besonders gut als Pilotabteilungen: Präoperative Aufklärung und postoperative Nachsorge sind klar strukturierte Prozesse mit messbaren Ergebnissen.
Phase 4: Skalierung und Optimierung
Nach erfolgreichem Pilot folgt die schrittweise Ausweitung. KI-Systeme werden über die Zeit besser, wenn systematisches Feedback einfließt. Die Integration in KIS und PVS über offene Schnittstellen (APIs, MCP-Protokolle) sichert die langfristige Akzeptanz beim Personal.
Entscheidend ist das Change Management: Ärzte und Pflegekräfte müssen die Technologie als Entlastung erleben, nicht als zusätzliche Belastung. Schulungen, Quick Wins und sichtbare Erfolgskennzahlen beschleunigen die Adoption.
Wirtschaftlichkeit und ROI
Was kostet KI-basierte Patienteninteraktion? Die ehrliche Antwort: Es kommt darauf an. Die relevantere Frage lautet: Was kostet es, nichts zu tun?
Kostenblöcke
- Initiale Implementierung: Setup, Content-Erstellung, Integration in bestehende Systeme, Schulung des Personals
- Laufende Kosten: Lizenzen, Hosting, Content-Aktualisierung, technischer Support
- Interne Ressourcen: Projektleitung, fachliche Validierung der Inhalte, Change Management
Wo der Nutzen entsteht
- Arztzeit: Reduktion standardisierter Aufklärungsgespräche um bis zu 60 Prozent
- Pflegezeit: Halbierung des Dokumentationsaufwands durch Voice-Systeme
- Haftung: Standardisierte Aufklärung reduziert Rechtsrisiken
- Wiederaufnahmen: Bessere Nachsorge senkt vermeidbare Rehospitalisierungen
- Patientenzufriedenheit: Messbare Steigerung durch bessere Information und Erreichbarkeit
- Ausbildungskosten: KI-Simulationspatienten senken den Bedarf an teuren Schauspielern
Die Amortisationszeit liegt je nach Einrichtungsgröße zwischen 6 und 18 Monaten. Großkliniken mit hohem Patientenaufkommen und mehrsprachiger Patientenstruktur erreichen den Break-even schneller.
Rechenbeispiel Arztpraxis (MVZ, 5 Ärzte): Wenn jeder Arzt täglich 45 Minuten für standardisierte Aufklärungsgespräche aufwendet und ein KI-Avatar davon 60 Prozent übernimmt, entstehen pro Arzt 27 Minuten freie Kapazität am Tag. Bei fünf Ärzten sind das über 2 Stunden täglich – Zeit für zusätzliche Patientenkontakte oder komplexe Beratungsgespräche. Auf ein Jahr hochgerechnet sind das über 500 Arztstunden.
Rechenbeispiel Klinik (400 Betten): Wenn Voice-Dokumentation die Pflegedokumentation um 50 Prozent beschleunigt und pro Pflegekraft 90 Minuten täglich freisetzt, gewinnt eine Station mit 20 Pflegekräften 30 Stunden Pflegezeit pro Tag zurück. Das entspricht rechnerisch fast vier Vollzeitstellen – Kapazität, die in die direkte Patientenversorgung fließt.
Häufig gestellte Fragen zur KI-basierten Patienteninteraktion
Wie funktioniert ein KI-Avatar in der Arztpraxis?
Ein KI-Avatar ist ein fotorealistischer digitaler Zwilling eines Arztes oder Fachpersonals. Er wird auf Basis einer kurzen Videoaufnahme und Stimmprobe erstellt. Das zugrundeliegende KI-System verarbeitet medizinische Fachinhalte und gibt sie in natürlicher Sprache wieder – mit dem Aussehen und der Stimme des realen Arztes. Patienten sehen und hören ihren behandelnden Arzt, auch wenn dieser gerade nicht verfügbar ist. Der Avatar läuft auf einem Tablet am Patientenbett, im Wartebereich oder über das Patientenportal.
Ist KI-basierte Patientenaufklärung DSGVO-konform?
Ja, wenn der Anbieter die Anforderungen an den Gesundheitsdatenschutz vollständig erfüllt. Entscheidend sind: Serverstandort in Deutschland oder der EU, Verschlüsselung, Zugriffskontrollen, dokumentierte Datenschutz-Folgenabschätzung und ein Auftragsverarbeitungsvertrag. Systeme, die auf deutschen Servern laufen und keine Patientendaten an Drittanbieter weiterleiten, erfüllen diese Anforderungen.
Kann ein KI-Avatar Patienten in ihrer Muttersprache aufklären?
Moderne KI-Avatar-Systeme unterstützen über 100 Sprachen. Der Arzt nimmt seine Erklärung einmal auf. Die KI übersetzt den Inhalt und synchronisiert die Lippenbewegungen des Avatars zur neuen Sprache. Die Stimme bleibt dabei identisch mit dem Original. Das fördert Vertrauen und Wiedererkennung – ein entscheidender Faktor bei fremdsprachigen Patienten.
Was kostet ein KI-Avatar für Arztpraxen?
Die Kosten variieren nach Umfang: Einzelpraxis-Lösungen beginnen bei wenigen hundert Euro monatlich. Umfassende Klinikimplementierungen mit mehreren Avataren, Mehrsprachigkeit und Systemintegration liegen im fünfstelligen Bereich für die initiale Einrichtung plus laufende Lizenzgebühren. Die Investition amortisiert sich durch Zeitersparnis, Qualitätssteigerung und reduzierte Haftungsrisiken.
KI-Avatar oder Chatbot – was passt besser zu meiner Praxis?
Für einfache FAQ und Terminbuchung reicht ein Chatbot. Für Patientenaufklärung, postoperative Nachsorge und mehrsprachige Kommunikation bieten KI-Avatare den deutlich höheren Nutzen, weil sie Informationen visuell und persönlich vermitteln. Viele Einrichtungen kombinieren beides: Chatbot für den Erstkontakt, Avatar für die fachliche Kommunikation.
Welche KI-Lösungen nutzen Krankenhäuser heute für die Patientenkommunikation?
Das Spektrum reicht von Chatbots für die Terminvergabe über Voicebots für die telefonische Erreichbarkeit, sprachgesteuerte Dokumentationssysteme für die Pflege bis zu KI-Avataren für Aufklärung und Nachsorge. Fortschrittliche Kliniken setzen auf integrierte Plattformen, die mehrere Technologien kombinieren und in das Krankenhausinformationssystem eingebunden sind.
Wie verbessert KI die Kommunikation zwischen Arzt und Patient?
Auf drei Ebenen: Verfügbarkeit (24/7 statt nur während der Sprechstunde), Verständlichkeit (Erklärungen in einfacher Sprache und in der Muttersprache) und Konsistenz (gleichbleibende Qualität, unabhängig von Tagesform oder Zeitdruck). Der Arzt wird nicht ersetzt, sondern entlastet. Die frei werdende Zeit fließt in Gespräche, die menschliche Zuwendung brauchen.
Welche Erfahrungen gibt es mit KI-Avataren im Gesundheitswesen?
Pilotprojekte zeigen konsistent positive Ergebnisse: höhere Patientenzufriedenheit, bessere Informationsaufnahme, messbare Zeitersparnis beim Personal und weniger vermeidbare Wiederaufnahmen. Die Akzeptanz ist über alle Altersgruppen hoch – auch bei älteren Patienten. Die größte Hürde liegt erfahrungsgemäß nicht in der Technik, sondern im Change Management innerhalb der Einrichtung.
Können KI-Simulationspatienten echte Schauspielpatienten ersetzen?
Nicht vollständig, aber sie ergänzen sie massiv. KI-Simulationspatienten sind rund um die Uhr verfügbar, beliebig skalierbar und in Hunderten Szenarien konfigurierbar. Sie eignen sich hervorragend für Anamnesetraining, OSCE-Vorbereitung und das Üben seltener Krankheitsbilder. Für die körperliche Untersuchung und unvorhersehbare menschliche Reaktionen bleiben echte Simulationspatienten unersetzlich. Die Kombination aus beidem liefert die beste Ausbildungsqualität.
Wie lässt sich KI in bestehende Praxissoftware integrieren?
Die Integration erfolgt über standardisierte Schnittstellen (APIs). Moderne KI-Plattformen bieten Konnektoren für gängige PVS- und KIS-Systeme. Die Anbindung ermöglicht automatisierte Workflows: Ein Patient wird aufgenommen, der passende Aufklärungsinhalt wird bereitgestellt, die Interaktion dokumentiert und im Patientenakt gespeichert. Bei Voice-Dokumentationssystemen fließen die Einträge direkt in die elektronische Patientenakte.
Welche Rolle spielt Voice-Technologie in der Pflege?
Eine wachsende. Pflegekräfte dokumentieren Vitalwerte, Wundzustände und durchgeführte Maßnahmen per Spracheingabe direkt am Patientenbett. Die KI transkribiert, strukturiert und ordnet die Information automatisch zu. Das spart bis zu 50 Prozent der Dokumentationszeit. Auch bei Schichtübergaben unterstützt Voice-KI: Die Übergabe wird per Sprache erfasst und als strukturierte Zusammenfassung für das nachfolgende Team aufbereitet.
Gibt es KI-Avatare für spezifische Fachbereiche wie Zahnmedizin, Orthopädie oder Onkologie?
Ja. KI-Avatare lassen sich für jeden Fachbereich mit den entsprechenden Inhalten konfigurieren. In der Zahnmedizin erklären sie Behandlungsabläufe vor Implantationen oder kieferorthopädischen Eingriffen. In der Orthopädie begleiten sie die Rehabilitation nach Gelenkersatz. In der Onkologie unterstützen sie bei der Aufklärung über Therapieoptionen und Nebenwirkungen – gerade hier ist die Möglichkeit, Informationen wiederholt und in Ruhe anzuschauen, besonders wertvoll. Auch Apotheken, Rehakliniken, Pflegeeinrichtungen und MVZ setzen zunehmend auf fachspezifisch konfigurierte Avatare.
Wie sieht die Zukunft der KI-basierten Patienteninteraktion aus?
KI-Systeme in der Patientenkommunikation werden in den kommenden Jahren interaktiver, multimodaler und stärker in bestehende Versorgungsstrukturen integriert. Avatare werden in Echtzeit auf Patienten reagieren. Sprachsysteme werden fachübergreifend dokumentieren. Die Grenze zwischen Telemedizin, KI-gestützter Aufklärung und digitalem Monitoring wird zunehmend fließend. Für Einrichtungen, die heute Erfahrung aufbauen, wird die KI-basierte Patienteninteraktion zum strategischen Differenzierungsmerkmal.
Zukunft der KI-basierten Patienteninteraktion
Drei Entwicklungsrichtungen zeichnen sich ab:
Technologische Reifung: Sprachmodelle und Avatar-Technologie werden realistischer und interaktiver. Multimodale KI-Systeme werden Text, Sprache, Bild und Sensorik kombinieren. Ein KI-Avatar wird in Echtzeit auf die Reaktionen des Patienten eingehen, Verständnisfragen erkennen und die Erklärung anpassen. In der medizinischen Ausbildung werden KI-Simulationspatienten zunehmend auch nonverbale Kommunikation beherrschen und auf Gestik und Mimik der Studierenden reagieren.
Systemintegration: KI-Avatare, Voice-Dokumentation, Chatbots und Telemedizin-Plattformen wachsen zu integrierten Ökosystemen zusammen. Die Verbindung mit der elektronischen Patientenakte und dem DiGA-Ökosystem ermöglicht durchgängige digitale Versorgungspfade. Für Patienten bedeutet das: eine einzige digitale Anlaufstelle für Information, Kommunikation und Monitoring – vom ersten Symptom bis zur langfristigen Nachsorge.
Regulatorische Reifung: Mit dem EU AI Act und der wachsenden Erfahrung der Aufsichtsbehörden entstehen verlässliche Standards. Die Zertifizierungspfade werden klarer, die Planungssicherheit steigt. Für Einrichtungen, die heute Erfahrung sammeln, wird die regulatorische Compliance zum Wettbewerbsvorteil statt zur Hürde.
Handlungsempfehlung: So starten Sie
KI-basierte Patienteninteraktion ist keine Zukunftsmusik. Einrichtungen, die jetzt mit strukturierten Pilotprojekten beginnen, sichern sich Erfahrungsvorsprung und wettbewerbsfähige Versorgungsqualität.
Die empfohlene Vorgehensweise in fünf Schritten:
- Engpässe identifizieren: Wo sind Kommunikationsdefizite, Sprachbarrieren, Dokumentationslast oder Kapazitätsprobleme am größten?
- Technologie evaluieren: Welche Lösung passt zum Bedarf? Chatbot, Voicebot, Avatar, Voice-Dokumentation – oder eine Kombination?
- Datenschutz und Compliance klären: DSGVO-Konformität, Serverstandort und Auftragsverarbeitung prüfen.
- Pilot starten: Eine Abteilung, drei bis sechs Monate, klare Messgrößen.
- Messen und skalieren: Auf Basis belastbarer Daten den Rollout planen.
Über AIdentical
AIdentical entwickelt KI-Avatar-Lösungen für das Gesundheitswesen und weitere Branchen. Fotorealistische digitale Zwillinge, mehrsprachig, DSGVO-konform, gehostet auf deutschen Servern. → aidentical.de
Starten Sie jetzt Ihr KI-Avatar-Pilotprojekt. Erfahren Sie, wie KI-Avatare speziell in Ihrer Klinik eingesetzt werden können. Vereinbaren Sie jetzt ein unverbindliches Beratungsgespräch mit unseren Experten.